
간호사가 환자를 간호할 때, 환자의 통증이 어느 정도 인지 알기 위해 '통증 척도'를 흔히 사용합니다.
그럼 그냥 '얼마나 아프세요~', '어디가 어떻게 아프세요?'라고 물으면 될 걸 왜 굳이 '통증 척도'라는 것을 사용할까요?

통증은 아픈 걸 말하죠? 즉 개인이 경험하는 하나의 '감각'이기 때문에, 아픈 느낌을 경험하고 있는 본인 외에는 아무도 그 정도나 양상을 느낄 수 없는 지극히 '주관적'인 것이 통증입니다.
그런 '주관적'인 통증을 다른 사람들이 '객관적'으로 알 수 있도록 수치화하는 것이 '통증 척도'입니다.
통증 척도에도 여러 가지가 있지만 그중 'NRS 통증척도'를 가장 많이 사용하는데요.
NRS 통증 척도는 다른 말로는 수치평가척도라고도 하고 영어로 Numerical rating scale, 0-10 scale이라고 합니다.
이 통증 척도는 환자에게 통증이 없는 수치를 0, 통증이 가장 심한 수치를 10으로 했을 때 통증이 어느 정도인지 물어 수치화하는 통증 평가 도구입니다.
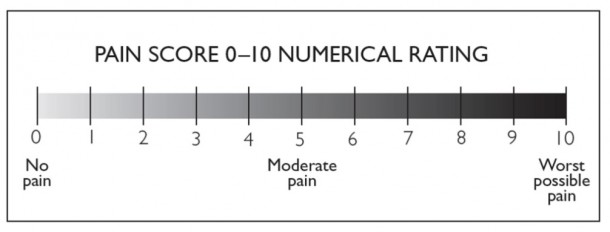
숫자를 사용하므로 의사소통이 가능하고 인지능력이 있으며 숫자 개념이 있는 12세 이상에게 사용 가능한 방법으로, 병원에서 흔하게 많이 사용하는 방법이에요. 이 방법으로 통증 평가가 불가능한 경우에는 얼굴 표정이나 비언어적 표현을 사용하는 다른 통증 평가 도구가 있기도 한데, 일단 NRS 통증 척도가 가장 흔하게 사용되는 방법입니다.
NRS 통증 척도는 통증의 정도를 숫자로 표현하게 되므로 의료진이 환자에게 그냥 '좀 어떠세요~'라고 묻고 환자가 '좀 나은 것 같아요' '더 아픈 것 같아요'라고 말하는 것보다 통증을 딱딱 숫자로 수치화, 객관화할 수 있다는 게 가장 유용한 점이에요. 그래서 통증이 얼마나 완화되었는지, 약물이나 통증 중재가 효과가 있는지 없는지 바로바로 파악할 수 있다는 장점이 있어요.
예를 들어서 수술 후 NRS 통증 척도로 질문해서 환자가 7 정도로 아프다고 했는데, 진통제 투여 후 나중에 다시 물었을 때 여전히 7점이라면 통증이 전혀 낫지 않았다는 거겠죠? 그리고 나아졌다고 해도 5점 정도다, 3점 정도다 라고 대답하는 숫자에 따라 얼마 정도 나아졌는지 쉽게 파악할 수 있다는 것이 유용해요. 이 점수에 따라서 이후에 추가로 더 진통제를 준다거나 다른 진통제를 처방받는다거나 등 중재 방향도 쉽게 결정할 수 있는 기준이 됩니다.
간호사는 또 혼자 일하는 것이 아니라 다른 동료 간호사와, 병원 의료진과 소통해야 하고 기록도 남겨야 하는데, 이때 모든 간호사가 동일한 도구를 사용해서 정확히 수치화된 척도로 소통하고 기록한다면 정확하고 일관적이며 효율적인 의사소통을 할 수 있게 됩니다.
의무 기록에서도 통증이 얼마나 조절되었는지 숫자로 기록되니까, 숫자의 변화를 통해 나중에 보더라도 정확히 파악할 수 있고요.
실제로 기록은 이런 식으로 할 수 있어요.
-2PM: 오른쪽 다리 수술부위에 욱신거리는 통증 호소함. NRS 7점 측정됨.
-담당의 처방에 따라 진통제 투여함: 데노간 1V 정맥주사 시행함.
-2:20PM: 진통제 투여 후 통증 나아졌다고 말하며 편안해 보임. NRS 척도 3점으로 통증 호전됨.
만약에 환자가 많이 아프다고 해서 진통제를 줬고, 이후 통증이 좀 나아졌다고 말했다- 이런 식으로 기록하는 것보다 숫자를 사용하니까 훨씬 객관적이고 정확한 느낌이죠?
그래서 병원에서 환자의 통증에 대해 알고자 할 때 NRS 통증 척도를 많이 사용하는 것 같아요 ^ ^
보통 1~4점 정도는 경증, 5~6점 정도는 중등도, 7~10점 정도는 중증인 것으로 판단합니다.

정석은 그런데 사실 환자 분마다 또 대답하는 게 다르기도 해요.
너무 아프고 정신이 없으니까 숫자 고르기를 힘들어하시는 분도 있고요,
환자분 중에서 통증을 질문할 때마다 무조건 10이라고 하는 분도 있었고, 숫자가 10까지밖에 없냐며... 한 100은 되는 것 같다고 하시는 분도 있었습니다-(얼마나 아팠으면 ㅠ)
또 환자분 중에서 본인이 해병대 출신이고 남자라면 아픈 건 참아야 한다는 생각을 갖고 계신 분이 있었어요.
그분은 아무리 생각해도 엄청 아플 것 같은데, 아픈 걸 숨기고 얼굴이 빨개지면서 막 식은땀을 흘리면서도 1~2 정도밖에 안된다고 말씀하시던 환자분이었습니다.
사실 통증을 느끼는 정도는 사람마다 다르므로, 간호사의 개인의 주관적인 판단으로 '통증이 어떨 것이다' 예상하지 않아야 하는 게 원래 정석이예요. 하지만 또 환자의 비언어적 표현 등 면밀하게 관찰해서 상태를 파악하기도 해야 하기 때문에- 이런 경우 통증을 심하게 호소하지 않는 분이더라도, 기본적 진통제 투여에 수술 부위 조작이나 소독 등 통증이 심할 것 같은 처치 전에 추가로 진통제를 투여하는 것을 본 적이 있어요. 저도 그게 맞다고 생각하고요.

앗 또 말하다보니 얘기가 길어졌는데...
아무튼 결론을 말씀드리면,
NRS 통증 척도 사용의 이유, 근거는-
NRS 통증 척도는 환자가 느끼는 통증의 정도를 평가하기 위해 사용한다.
의사소통이 가능하며 인지능력, 숫자 개념이 있는 환자에게 사용할 수 있다.
여러 가지 통증 척도, 통증 평가 도구가 있지만 그중 가장 많이 쓰이는 방법이다.
0-10 사이의 숫자 중에서 점수를 내므로 주관적인 통증을 객관적으로 파악할 수 있다.
의무 기록 및 의료진과의 의사소통에서 일관성, 효율성을 제공한다.
통증 조절을 위한 중재와 평가의 객관적 지표로 사용된다.
이 정도로 정리할 수 있겠습니다 ^ ^
다음에는 여러 다른 통증 척도, 통증 평가 도구에 대해서도 알려드릴게요.
늘 건강하세요!
'경력자의 간호스킬' 카테고리의 다른 글
| 투약원칙 6 right (0) | 2021.09.06 |
|---|---|
| 간헐적 위관영양 핵심술기 (0) | 2021.09.06 |
| 섬망증상 지속기간 (0) | 2021.08.20 |
| '환기-관류 불균형'이 무슨 말일까? (0) | 2021.07.22 |
| 간경화, 간경변의 차이점은? (0) | 2021.07.20 |



